Gesünder mit vegetarischer Ernährung!? – Fakten und Fiktionen (kostenloser Download, PDF, 296 KB)
Etwa zehn Prozent der 18- bis 29-jährigen Frauen und rund fünf Prozent der Männer ernähren sich derzeit in Deutschland vegetarisch (Abb. 1) (Mensink et al. 2016). Die Gründe für diese Kostform sind vielschichtig. Neben ethischen Überlegungen spielen gesundheitliche Motive eine zentrale Rolle. Mediale Berichte, unterfüttert mit Aussagen von Prominenten, vermitteln dabei mitunter den Eindruck, dass eine vegetarische – und speziell eine vegane Ernährungsweise – die gesündeste Ernährungsform überhaupt sei. Ob Schutzfaktor vor Adipositas, Typ-2-Diabetes, kardiovaskulären Ereignissen oder Krebserkrankungen – das präventive Potenzial der fleischlosen Lebensweise scheint übergroß zu sein (Überblick bei Craig 2012; Ohrlich, Fraser 2014; Appleby et al. 2016; Ströhle et al. 2016). Gesünder und länger leben also mit vegetarischer Kost?
Übergewicht und Adipositas
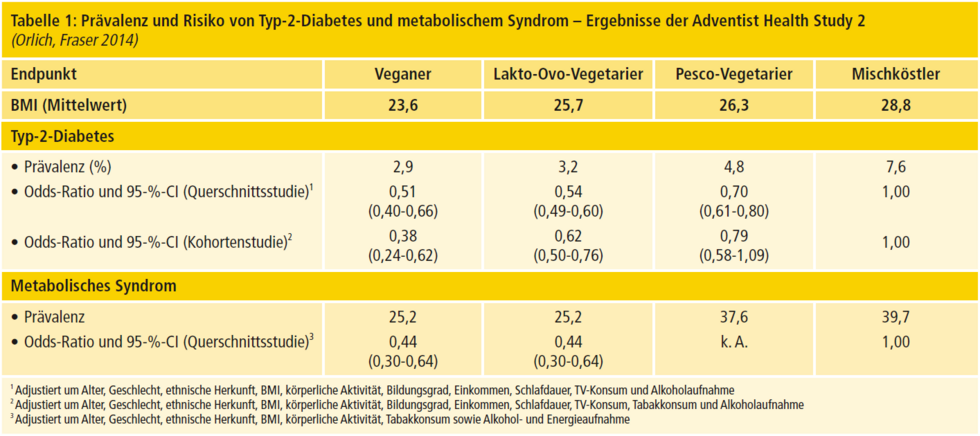
Der BMI vegetarisch lebender Personen liegt im Mittel ein bis zwei Einheiten niedriger als der von vergleichbaren Nichtvegetariern. Differenziert nach Art der vegetarischen Ernährung weisen vegan lebende Personen im Allgemeinen den niedrigsten BMI auf (Dinu et al. 2016). In der Adventist Health Study 2 (AHS-2) beispielsweise hatten Veganer einen um fünf Einheiten und Lakto-Ovo-Vegetarier einen um zwei Einheiten niedrigeren BMI als Mischköstler (Tab. 1, Orlich, Fraser 2014). Damit sind vegetarisch lebende Personen seltener von Übergewicht oder Adipositas betroffen als die Normalbevölkerung (Key, Davey 1996; Newby et al. 2005). Die im Lauf des Erwachsenenalters üblicherweise zu beobachtende Zunahme des Körpergewichts fällt bei vegetarisch lebenden Personen ebenfalls geringer aus (Rosell et al. 2006; Japas et al. 2014). Auch Interventionsstudien zeigen, dass eine bewusst zusammengestellte vegetarische Kost günstig auf die Körpergewichtsentwicklung einwirken kann. In einer Metaanalyse von 17 Untersuchungen errechnete sich unter vegetarischer Kost eine Gewichtsreduktion von im Mittel 3,4 Kilogramm (Barnard et al. 2015).
Vegetarische Ernährungsformen – Gemeinsamkeiten und Unterschiede
Der Begriff Vegetarismus leitet sich aus dem Lateinischen vegetare (= wachsen, leben) ab. „Vegetarismus“ kennzeichnet also im ursprünglichen Sinn eine „lebende“ Ernährungsweise, in der neben pflanzlichen Lebensmitteln nur solche Produkte tierischen Ursprungs verzehrt werden, die von lebenden Tieren stammen. In diesem Sinn hatte der griechische Philosoph Pythagoras (570–510 v. Chr.) als Begründer des klassischen Vegetarismus die Kostform benannt.
Der Vegetarismus ist keine einheitliche Ernährungsform, sondern wird in unterschiedlichen Ausprägungen praktiziert. In Abhängigkeit der Lebensmittelauswahl lassen sich folgende Formen unterscheiden:
- Lakto-Ovo-Vegetarier verzehren neben pflanzlicher Nahrung Milchprodukte und Eier.
- Lakto-Vegetarier konsumieren zusätzlich zur pflanzlichen Kost Milch und Milchprodukte, aber keine Eier.
- Ovo-Vegetarier nehmen weder Fleisch und Fisch noch Milch(produkte) zu sich, verzehren jedoch Eier.
- Veganer lehnen als strenge Vegetarier den Verzehr sämtlicher vom Tier stammender Lebensmittel ab. Teilweise bezieht das auch Honig und andere vom Tier stammende Erzeugnisse (z. B. aus Schafwolle gewonnenes Vitamin D3) oder Bekleidung und Taschen aus Leder mit ein. Sonderformen des Veganismus sind „Roh-Veganer“, Personen, die ausschließlich oder bevorzugt frische, unerhitzte (max. 42 °C) pflanzliche Lebensmittel verzehren sowie Fruganer, die nur essen, was die Natur „freiwillig“ zur Verfügung stellt (Obst, Nüsse).
- „Pudding-Vegetarier“ ernähren sich zwar ohne Fleisch und Fisch, konsumieren aber überwiegend stark verarbeitete Produkte mit hoher Energie- und geringer Nährstoffdichte.
Vegetarische Kostformen stellen sich damit als heterogen dar. Am weitesten verbreitet ist die ovo-lakto-vegetarische Ernährung. In der Praxis finden sich viele Misch- und Übergangsformen, die nicht der Definition des Vegetarismus genügen, bei Studien aber häufig mit berücksichtigt wurden. Dazu zählen beispielsweise „Teilzeit-Vegetarier“ oder „Flexitarier“, Menschen, die vorwiegend vegetarisch leben, aber selten bis gelegentlich Fleisch und Fisch verzehren („Semi-Vegetarier“) sowie „Pesco-Vegetarier“, die zwar kein Geflügel und Fleisch von Säugern essen, wohl aber Fisch und Meeresfrüchte.
Insgesamt wird deutlich, dass es die vegetarische oder vegane Ernährung so wenig gibt wie die Mischkost – ein Aspekt, den es bei der gesundheitlichen Bewertung vegetarischer Kostformen zu berücksichtigen gilt.
(Ströhle, Hahn 2016a)
Allerdings ist der BMI ohne gleichzeitige Betrachtung weiterer Parameter (Taillen- und Bauchumfang, Blutdruck, Glukose- und Lipidwerte, körperliche Fitness) für gesundheitsbezogene Aussagen ungeeignet. Er trennt nicht zwischen metabolisch „gesund“ und „krank“. Aktuelle Untersuchungen sprechen dafür, dass nicht „Übergewicht“ (bemessen am BMI) an sich gesundheitlich problematisch ist. Das eigentliche metabolische Risiko scheint vielmehr von Fetteinlagerungen in Leber, Pankreas und Skelettmuskulatur auszugehen. Daher sind auch Schlanke nicht grundsätzlich vor den für Übergewichtige und Adipöse typischen Gesundheitsstörungen (Insulinresistenz, gestörte Glukosetoleranz, Typ-2-Diabetes) gefeit (Übersicht bei Ströhle, Worm 2014). Eine nur auf den BMI gestützte Beurteilung des gesundheitlichen Risikos ist somit nicht sachgerecht.
Diabetes mellitus Typ 2
Bereits ältere epidemiologische Studien deuteten bei vegetarisch lebenden Personen auf ein geringeres Risiko hin, an Typ-2-Diabetes zu erkranken (Jenkins et al. 2003). Daten der AHS-2 zeigen für Veganer ein um 50 bis 60 Prozent und für Lakto-Ovo-Vegetarier ein um 40 bis 50 Prozent reduziertes Risiko für Typ-2-Diabetes – und zwar unabhängig von BMI, körperlicher Aktivität und anderen Einflussgrößen (Tab. 1, Orlich, Fraser 2014). Auch das mit Typ-2-Diabetes eng assoziierte metabolische Syndrom tritt bei vegetarisch lebenden Personen seltener auf als bei Mischköstlern. Außerdem ergab eine metaanalytische Auswertung aller relevanten Querschnitts- und Beobachtungsstudien bei Vegetariern einen um fünf bis sechs Milligramm je Deziliter geringeren Nüchternblutzuckerwert, verglichen mit nicht vegetarisch lebenden Personen (Dinu et al. 2016). Das spricht für eine bessere Insulinsensitivität der Vegetarier
Dass eine vegetarische Ernährung nicht per se vor Typ-2-Diabetes schützt, zeigt die Indian Migration Study. Hier gab es zwischen Vegetariern und Nichtvegetariern keinen Unterschied in der Diabetes-Typ-2-Prävalenz (Shridhar et al. 2014).
Herz-Kreislauf-Erkrankungen
Aufgrund ihrer gesundheitsbewussteren Lebensweise sind Vegetarier seltener von kardiovaskulären Risikofaktoren wie Rauchen, Bewegungsmangel, (viszerale) Adipositas, Bluthochdruck und Hypercholesterinämie betroffen als die Durchschnittsbevölkerung (siehe Infokasten). Daher sollten sie auch weniger oft an kardiovaskulären Ereignissen erkranken als Nichtvegetarier. Allerdings ist die Studienlage keinesfalls eindeutig und differiert zum Beispiel in Abhängigkeit vom Endpunkt, das heißt von der Krankheit bzw. Mortalität.
Kardiovaskuläres Risikoprofil von vegetarisch lebenden Personen in westlichen Industrienationen
Blutdruck
Lakto-(Ovo)-Vegetarier und Veganer haben einen im Mittel sieben Millimeter Quecksilbersäule (mmHg) niedrigeren systolischen und einen um rund fünf Millimeter Quecksilbersäule geringeren diastolischen Blutdruck als Nichtvegetarier (Yokoyama et al. 2014). Vegetarier leiden entsprechend seltener an Hypertonie (Appleby et al. 2002; Chuang et al. 2016). Unter Berücksichtigung von Alter und BMI verringern sich die Unterschiede im Hypertonierisiko deutlich (Appleby et al. 2002). Doch selbst wenn Störgrößen wie Alter, Geschlecht, Bauchum- fang und Höhe des Nüchternblutzuckers berücksichtigt werden, haben Vegetarier ein um rund 30 Prozent reduziertes Hypertonierisiko, verglichen mit Nichtvegetariern (Chuang et al. 2016).
Für einen kausalen Zusammenhang zwischen vegetarischen Ernährung und Blutdruck sprechen Interventionsstudien. Wie die metaanalytische Auswertung von sieben kontrollierten Diätstudien mit insgesamt 311 Teilnehmern (mittleres Alter 44,5 Jahre) ergab, bewirkt die vegetarische Kost eine Absenkung des systolischen Blutrucks um im Mittel rund fünf Millimeter Quecksilbersäule und des diastolischen Wertes um etwa zwei Millimeter Quecksilbersäule (Yokoyama et al. 2014). Bereits eine vergleichsweise geringe Reduktion des systolischen Blutdrucks (5 mmHg) mindert das Risiko koronarer Herzerkrankungen um etwa neun Prozent und das für Schlaganfälle um 14 Prozent (Yokoyama et al. 2014). Basierend darauf würde sich für Vegetarier mit ihrem im Schnitt 7 mmHg geringeren systolischen Blutdruck (Dinu et al. 2016) ein rund 13 Prozent vermindertes KHK-Risiko errechnen. Für das Schlaganfallrisiko ergibt sich rein rechnerisch eine Risikosenkung um rund 20 Prozent.
Lipidprofil
Sich vegetarisch ernährende Personen weisen meist ein günstigeres Lipidprofil auf als Nichtvegetarier. Ihre Blutkonzentration an Gesamtcholesterol und LDL-Cholesterol liegen etwa 20 bis 30 Milligramm je Deziliter unter denen von Nichtvegetariern. Bezüglich des HDL-Cho- lesterols und der Triglyceride bestehen keine signifikanten Unterschiede (Dinu et al. 2016).
Dabei liegt ein kausaler Zusammenhang zwischen der vegetarischen Ernährung und der Höhe der Blutlipide vor, wie Interventionsstudien belegen. In einer kürzlich veröffentlichen Metaanalyse von elf Interventionsstudien zeigte sich für die vegetarische Ernährung über alle Studien hinweg eine Senkung der Gesamtcholesterolkonzentration von im Mittel um 14 Milligramm je Deziliter und des LDL-Spiegels um 13 Milligramm je Deziliter. Die Konzentration der Triglyceride blieb unverändert, während das HDL-Cholesterol geringfügig abfiel. Jede Absenkung des LDL-Spiegels um rund 40 Milligramm je Deziliter mindert das Risiko für kardiovaskuläre Ereignisse um 30 Prozent (Wang et al. 2015). Für vegetarisch lebende Personen mit ihrem (um rund 30 mg/ dl) geringeren LDL-Spiegel ergibt das rechnerisch eine Minderung des kardiovaskulären Risikos um 23 Prozent. Frühere Schätzungen hatten für Vegetarier aufgrund ihrer niedrigen Cholesterolwerte ein um 24 Prozent und für Veganer ein um 57 Prozent reduziertes KHK-Risiko ergeben (Thorogood et al. 1987).
(Ströhle, Hahn 2016a)
Kardiovaskuläre Morbidität
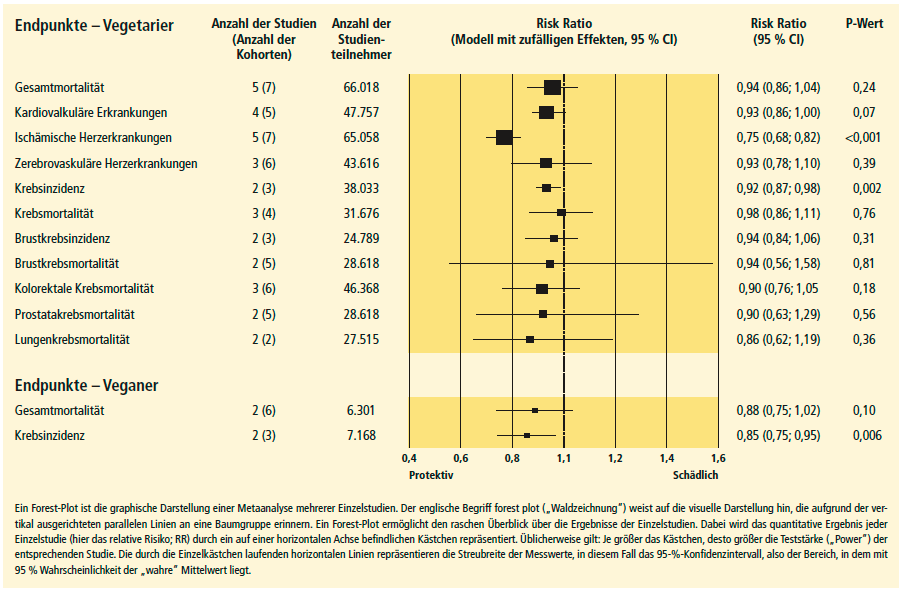
Das Risiko für die ischämische Herzerkrankung ist bei Vegetariern signifikant um ein Viertel geringer als bei Nichtvegetariern. Auch kardiovaskuläre Ereignisse insgesamt treten bei vegetarisch lebenden Personen etwas seltener auf, wobei die Unterschiede knapp die statistische Signifikanz verfehlen. Keinen Vorteil haben Vegetarier bei zerebrovaskulären Erkrankungen (Abb. 2, Dinu et al. 2016).
Bei genauer Betrachtung fällt auf, dass der risikosenkende Effekt der vegetarischen Lebensweise gegenüber ischämischen Ereignissen in den Adventisten-Studien deutlicher ausgeprägter war als in den übrigen Kohorten. Auch die Dauer der vegetarischen Lebensweise wirkt sich offenbar aus. So lag die Risikoreduktion bei Studien mit einer Beobachtungsdauer von mindestens 14 Jahren bei 30 Prozent. Bei einem Beobachtungszeitraum von unter 14 Jahren lag sie bei 16 Prozent (Di- nu et al. 2016).
Inwieweit vegetarisch lebende Personen seltener an kardiovaskulär bedingten Ereignissen versterben als Nichtvegetarier, untersuchten mehrere Kohortenstudien. In einer gepoo ten Analyse von fünf Kohorten mit 27.808 Vegetariern und 48.364 Nichtvegetariern, die im Mittel elf Jahre unter Beobachtung standen, lag die Mortalität aufgrund ischämischer Herzerkrankungen bei den Vegetariern um 24 Prozent niedriger als bei den Nichtvegetariern. Kein Unterschied bestand in der Sterblichkeit aufgrund zerebrovaskulärer Erkrankungen. Aufgeschlüsselt nach der Ausrichtung der vegetarischen Ernährung ergab sich für Lakto-Ovo-Vegetarier ein um 34 Pro- zent und für Veganer ein um 26 Prozent vermindertes Sterblichkeitsrisiko für ischämische Ereignisse. Ebenfalls um 34 Prozent reduziert war die Mortalität bei Personen, die zwar Fisch aber kein Fleisch verzehrten. Für Menschen, die nur gelegentlich Fleisch aßen, war das Mortalitätsrisiko aufgrund ischämischer Erkrankungen um 20 Prozent vermindert (Key et al. 1999). Da bei der statistischen Auswertung nur wenige nicht ernährungsbedingte Einflussgrößen, darunter Alter, Geschlecht und Rauchgewohnheiten, vollständig Berücksichtigung fanden, bleibt unklar, welchen Anteil die Ernährungsweise an der verminderten Mortalität hat. Aufschlussreich sind in diesem Zusammenhang jüngste Auswertungen der britischen Vegetarierstudien (Appleby et al. 2016) sowie der AHS-2-Korte (Orlich et al. 2013). Um den Einfluss sonstiger Lebensstileffekte auf das Ergebnis möglichst auszuschließen, wurden zahlreiche Störgrößen wie Geschlecht, Alkoholkonsum, Rauchverhalten, körperliche Aktivität und BMI bei der Datenauswertung berücksichtigt. Ergebnis: Weder für Veganer noch für Lakto-Ovo-Vegetarier war ein vermindertes Mortalitätsrisiko aufgrund ischämischer und kardiovaskulärer Erkrankungen nachweisbar (Orlich et al. 2013; Appleby et al. 2016).
Insgesamt dürfte das reduzierte Risiko für kardiovaskuläre Erkrankungen, vor allem für ischämische Herzerkrankungen bei Vegetariern, zu einem Großteil auf ihrem niedrigeren Blut- druck und ihrem günstigeren Lipidprofil beruhen (McEvoy et al. 2012; Appleby, Key 2015). Auf der anderen Seite nehmen Vegetarier durch das Meiden von Fisch keine hochungesättigten Omega-3-Fettsäuren auf; auch die Taurinaufnahme ist marginal. Beides steht mit einer erhöhten Thrombozytenaggregationsneigung in Verbindung (McCarty 2004; Li 2011). Ebenso ist die Serumkonzentration an Homocystein bei Vegetariern, vor allem bei Veganern, meist erhöht (Ursache: Mangel an Vitamin B12) (Obersby et al. 2013). Die vegetarische Ernährung übt in dieser Hinsicht keinen kardioprotektiven Effekt aus, sondern könnte sogar das Auftreten atherothrombotischer Ereignisse begünstigen. Das erklärt möglicherweise, dass Vegetarier trotz ihrer insgesamt vorteilhaften Risikokonstellation nicht seltener von zerebrovaskulären Ereignissen betroffen sind als Nichtvegetarier (Kwok et al. 2014; Dinu et al. 2016).
Insgesamt sind vegetarische Ernährungsformen nicht grundsätzlich mit günstigen Effekten auf das kardiovaskuläre System verbunden, wie Studien an Indern und Pakistani zeigen, die sich in Großbritannien niedergelassen haben. Obwohl ein Großteil dieser Ethnie vegetarisch lebt, sind kardiale Ereignisse wie Myokardinfarkt weit verbreitet (Balarajan 1996; Balarajan, Raleigh 1997; Obeid et al. 1998).
Krebserkrankungen
Die epidemiologischen Befunde zum Einfluss der vegetarischen Lebensweise auf onkologische Endpunkte sind heterogen.
Morbidität
Das Risiko für Krebserkrankungen jedweder Lokalisation ist bei Vegetariern um acht Prozent und bei Veganern um 15 Prozent reduziert, verglichen mit Nichtvegetariern (Abb. 2, Dinu et al. 2016). Für die drei häufigsten Krebserkrankungen – kolorektale Tumoren sowie Brust- und Prostatakarzinom – ist dagegen kein Vorteil der vegetarischen oder veganen Kost erkennbar, wie eine gepoolte Auswertung von zwei britischen Kohorten mit insgesamt 61.647 Studienteilnehmern zeigte (Key et al. 2014). Lediglich für die Gruppe der Fischesser war für jede der Krebsformen ein reduziertes Erkrankungsrisiko um elf bis 33 Prozent nachweisbar (Key et al. 2014). Ähnliche Resultate ergaben sich in der AHS-2-Kohorte. Hier hatten Personen, die Fisch aber kein Fleisch verzehrten, ein um 42 Prozent reduziertes Risiko, an kolorektalen Tumoren zu erkranken, verglichen mit Nichtvegetariern. Für Lakto-Ovo-Vegetarier und Veganer war dagegen kein statistisch vermindertes Risiko nachweisbar (Orlich et al. 2015). Eine aktuelle Metaanalyse von neun US-amerikanischen und europäischen Kohortenstudien mit einem Follow-up von fünf bis 20 Jahren unterstreicht diesen Befund: Weder bei malignen Tumoren des Dickdarms noch bei Brust- und Prostatakrebs zeigte sich ein Schutzeffekt der vegetarischen Lebensweise (Godos et al. 2016).
Mortalität
Die Krebssterblichkeit insgesamt unterscheidet sich bei Vegetariern (Veganer und Lakto-Ovo-Vegetarier) nicht von vergleichbaren Nichtvegetariern (Key et al. 1999; Chang-Claude et al. 2005; Orlich et al. 2013; Appleby et al. 2016). Das bestätigt auch eine Metaanalyse von vier Kohorten, in der sich für die Krebsmortalität von Vegetariern ein Risk-Ratio (syn. Für relatives Risiko) von 0,98 errechnete. Auch bei der Mortalität der häufigsten Krebsformen – Lunge, Brust, Prostata und kolorektale Tumoren – unterscheiden sich Vegetarier nicht von Nichtvegetariern (Abb. 2, Dinu et al. 2016).
Dass ein vollständiger Verzicht auf Fisch und Fleisch im Hinblick auf Krebserkrankungen offenbar ohne Vorteil ist, zeigen Studien, die Lakto-Ovo-Vegetarier und Veganer mit ähnlich gesundheitsbewusst lebenden Nichtvegetariern verglichen und Nicht-Ernährungsfaktoren wie Rauchen, Bewegungsverhalten und BMI bei der Datenauswertung berücksichtigten. Ergebnis: Beide Gruppen unterscheiden sich weder hinsichtlich der Krebshäufigkeit noch hinsichtlich der Krebsmortalität (Orlich et al. 2013; Key et al. 2014; Appleby et al. 2016). Die günstigsten Effekte scheinen sich mit einer pflanzlich ausgerichteten Nahrung, die auch Fisch enthält, erzielen zu lassen. So war das Sterberisiko aufgrund maligner Erkrankungen in einer gepoolten Auswertung von zwei großen britischen Vegetarierkohorten bei Personen mit Fischverzehr um 20 Prozent reduziert (Appleby et al. 2016). Auch bezüglich der Krebshäufigkeit insgesamt (Key et al. 2014) und im Hinblick auf Dickdarmkrebs (Godos et al. 2016) schneiden Fischesser besser ab als Lakto-Ovo-Vegetarier oder Veganer.
Knochendichte und Frakturen
Die Knochenmineraldichte (BMD; bone mineral density) von Vegetariern, vor allem Veganern, ist meist geringer als die von Nichtvegetariern. In einer Metaanalyse von neun epidemiologi- schen Untersuchungen mit 2.749 Teilnehmern (1.880 Frauen, 869 Männer) wurde für Vegetarier eine um vier Prozent verminderte BMD berechnet, verglichen mit Mischköstlern. Am stärksten waren die Unterschiede zwischen Veganern und Nichtvegetariern. Im Modell mit zufälligen Effekten hatten Veganer eine um sechs Prozent geringere Knochendichte des Oberschenkel- halses und der Lendenwirbelsäule, verglichen mit Mischköstlern. Die Knochenmineraldichte von Lakto-Ovo-Vegetariern war dagegen nur unwesentlich geringer als die der Nichtvegetarier (Differenz der BMD der Lendenwirbelsäule: 2 %) (Ho-Pham et al. 2009).
Auch bei der Frakturrate ergaben sich Unterschiede zwischen Lakto-(Ovo)-Vegetariern und Veganern. So hatten in der EPIC- Oxford-Studie mit mehr als 34.000 Teilnehmern vegan lebende Personen ein um 30 Prozent erhöhtes Frakturrisiko, während sich Lakto-(Ovo)-Vegetarier in der Frakturrate nicht von Mischköstlern unterschieden. Wie die Subgruppenanalyse ergab, war die gesteigerte Frakturrate der Veganer abhängig von der Calciumzufuhr. Wurden nur Personen mit einer Calciumzufuhr von über 525 Milligramm pro Tag betrachtet, war auch bei veganer Ernährung kein erhöhtes Risiko für Frakturen nachweisbar (Appleby et al. 2007).
Dass eine vegane Ernährung nicht grundsätzlich die Häufigkeit von Frakturen erhöht, zeigt auch eine asiatische Längsschnittstudie mit postmenopausalen Frauen (Ho-Pham et al. 2012). Das ist jedoch bei geringer Calcium- und Vitamin-D-Versorgung gegeben, wie sie bei einer nicht-sachgerechten veganen Lebensmittelauswahl auftreten kann (Appleby et al. 2007; Thorpe et al. 2008; Tucker 2014). Vor diesem Hintergrund ist die oftmals geringe Calciumzufuhr von vegan lebenden Personen kritisch zu sehen. Veganer sollten daher regelmäßig Lebensmittel mit hohem Gehalt an gut verfügbarem Calcium (calciumreiche Mineralwässer, calciumangereicherte Soja- und Fruchtsäfte, grüne Gemüse, Nüsse und Hülsenfrüchte) verzehren. Gegebenenfalls ist ein Cal- ciumsupplement (Tagesdosis 250–500 mg) in Kombination mit Vitamin D (20–50 µg/d; Zielwert Calcidiol: mind. 50 nmol/l, besser ≥ 75 nmol/l) zu erwägen (Ströhle, Hahn 2016b).
Gesamtmortalität
Die Lebenserwartung von Vegetariern liegt im Allgemeinen höher als die der Durchschnittsbevölkerung. Das trifft allerdings auch auf ähnlich gesundheitsbewusst lebende Nichtvegetarier zu (Chang-Claude et al. 2005; Key et al. 2009; Orlich et al.2013). Aktuelle Metaanalysen von Kohortenstudien zeigen keine signifikanten Unterschiede im Sterblichkeitsrisiko zwischen Vegetariern/Veganern und Personen, die Mischkost praktizieren (Kwok et al. 2004; Dinu et al. 2016) (Abb. 2) – ein Befund, der sich mit den Ergebnissen einer älteren gepoolten Analyse von fünf Kohorten deckt (Key et al. 1999). Auffallend ist die ausgeprägte Studienheterogenität. Subgruppenanalysen zeigen dann auch ein differenzierteres Bild. Während sich für US-amerikanische Studien ein um 16 Prozent reduziertes Mortalitätsrisiko errechnete, ist das in den nicht-amerikanischen Studien nicht der Fall. Auch in Abhängigkeit von der Beobachtungsdauer variiert das Ergebnis (< 14 Jahre: Risikoreduktion um 16 % ≥ 14 Jahre: Keine Risikoreduktion (Kwok et al. 2004; Dinu et al. 2016).
Zusammenfassend unterscheiden sich vegetarisch ernährende Personen in ihrer altersstandardisierten Sterblichkeitsrate nicht von vergleichbar gesundheitsbewusst lebenden Menschen die Fisch und/oder geringe Mengen Fleisch verzehren. Auffällig ist, dass in der AHS-2-Studie die Fischesser ein leicht erniedrigtes Sterberisiko hatten, nicht aber die Veganer und Lakto-Ovo-Vegetarier (Orlich et al. 2013). Auch in einer Neuauswertung der beiden größten europäischen Vegetarierstudien schnitten Personen mit geringem Fleischverzehr in punkto Mortalität am besten ab (Appleby et al. 2016).
Potenzielle Schwachpunkte der vegetarischen Ernährung
Eine (rein) pflanzliche Kost geht verständlicherweise mit einer Einschränkung des Lebensmittelspektrums einher. Es verwundert daher nicht, dass die Deckung des Nährstoffbedarfs bei einigen Mikronährstoffen nur bedingt möglich ist – vor allem bei veganer Ernährung. Das betrifft in erster Linie jene Substanzen, die entweder in pflanzlichen Lebensmitteln nicht oder nur in geringer Menge vorkommen oder die eine schlechte Bioverfügbarkeit aus Pflanzen aufweisen. Zu den potenziell kritischen Nährstoffen einer vegetarischen oder veganen Ernährung zählen neben Eisen und Calcium vor allem Vitamin B12. Auch die Versorgung mit Zink und Jod sowie Vitamin D kann sich problematisch gestalten.

Fazit und Empfehlungen
Das bloße Meiden von Fisch und Fleisch bietet im Allgemeinen keine gesundheitlichen Vorteile. Tatsächlich schnitten Personen, die Fisch verzehrten, in den großen Vegetarierstudien meist gesundheitlich ähnlich gut oder sogar besser ab als Vegetarier (Orlich et al. 2013; 2015; Key et al. 2014; Appleby et al. 2016). Insgesamt dürfte für die meisten Menschen eine vorwiegend pflanzliche Ernährung mit moderaten Mengen an Fisch, Geflügel, magerem Fleisch, Milchprodukten und Eiern die empfehlenswertere Ernährungsform sein. Damit lassen sich die gesundheitlichen Vorteile einer pflanzlichen Kost nutzen, potenzielle Risiken hinsichtlich der Nährstoffversorgung jedoch vermeiden (McEvoy et al. 2012). Eine solche Ernährungsweise ähnelt der DASH-Diät, der mediterranen Ernährung oder vergleichbaren „prudent diet“-Mustern, die sich in Kohorten- und Interventionsstudien als gesundheitlich vorteilhaft erwiesen haben (Mente et al. 2009; Jacobs, Tapsell 2015; Schwingshackl et al. 2015; Mozaffarian 2016).
Gleichzeitig sind Fleisch und Fisch keine für den Menschen essenziellen Lebensmittel; es geht auch „ohne“. Eine auf einer breiten Lebensmittelauswahl beruhende lakto-ovo-vegetarische Kost mit reichlich Gemüse, Obst, Hülsenfrüchten, Vollkornprodukten, Samen und Nüssen, ergänzt um mäßige Anteile an Milchprodukten und Eiern stellt bei Erwachsenen im Allgemeinen die Versorgung mit allen Nährstoffen sicher. Bei einigen Nährstoffen, vor allem Vitamin B12, Eisen und Jod, können Versorgungslücken auftreten, vor allem dann, wenn – wie bei einer veganen Ernährung – alle Lebensmittel tierischen Ursprungs in der Kost fehlen. Bei entsprechenden Ernährungskenntnissen, breiter Lebensmittelauswahl sowie gezielter Supplementierung oder dem Konsum von mit Vitamin B12 (3–6 µg/d), Vitamin D (20–50 µg/d; Zielwert mind. 50 nmol Calcidiol/l) und Jod (100–150 µg/d) angereicherten Lebensmitteln ist eine bedarfsdeckende Nährstoffversorgung bei Erwachsenen auch mit einer veganen Ernährung möglich (Melina et al. 20; Ströhle et al. 2016; 16). Allen vegan lebenden Personen ist die regelmäßige Kontrolle ihres Eisenstatus (Ferritin im Serum) und ihrer Vitamin-B12-Versorgung (Holo-TC und MMA im Serum/Plasma) zu empfehlen. Das gilt insbesondere für Frauen im gebärfähigen Alter.
Gesünder mit vegetarischer Ernährung!? – Fakten und Fiktionen (kostenloser Download, PDF, 296 KB)


